Санпросвет работа
Материал опубликован:
Обновлён:
- content
Заболевания желудочно - кишечного тракта при злоупотреблении алкоголем занимают существенное место в структуре всей соматической патологии , так как характерной особенностью алкогольных заболеваний является их полисистемность с преимущественным поражением тех органов и тканей, которые выполняют барьерные функции и первыми испытывают влияние этанола, поступающего в них в наибольших концентрациях. Подобным барьером и являются органы пищеварения, контактирующие с алкоголем с первого момента его поступления до полной абсорбции этанола в печени.
Проблема поражений верхних отделов пищеварительного тракта на фоне потребления алкогольных напитков остается дискутабельной, поскольку изменения в пищеводе неспецифичны для алкогольных поражений, а некоторые слабоалкогольные напитки оказывают санирующий эффект в отношении хеликобактериоза. Вместе с тем пищевод одним из первых испытывает воздействие алкоголя. При этом характерно, что как однократный, так и постоянный прием спиртного нарушает моторику пищевода, способствуя ослаблению работы нижнего пищеводного сфинктера и увеличивая частоту гастроэзофагеальных рефлюксов. Особенностью данных нарушений является алкогольная полинейропатия, в результате которой наряду со скелетной мускулатурой конечностей поражаются и мышечные волокна пищевода. Определенную роль в возникновении рефлюкс-эзофагита играет уменьшение секреции и увеличение вязкости слюны за счет нарушения функции слюнных желез. Важно отметить, что поражение слизистой пищевода при злоупотреблении алкоголем (гистологические изменения) прямо коррелирует с концентрацией принимаемого этанола.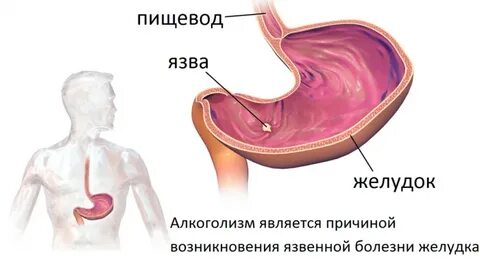 Алкоголь оказывается этиологически связанным и с диффузным эзофагоспазмом, синдромом Маллори — Вейса, разрывом пищевода и последующим медиастинитом, а при наличии алкогольного цирроза печени — с варикозным расширением вен пищевода. Поражение слизистой оболочки желудка после употребления спиртных напитков впервые отметил в 1833 году Бомон, однако механизм действия этанола на функции и структуру желудка более подробно стал изучаться только в последние 30 лет. При этом, учитывая частое этанолобусловленное воспаление слизистой желудка, ВОЗ предложила включить как отдельную нозологическую единицу «алкогольный гастрит» (К29.2) еще в МКБ 9-го пересмотра (1980 г.).
Алкоголь оказывается этиологически связанным и с диффузным эзофагоспазмом, синдромом Маллори — Вейса, разрывом пищевода и последующим медиастинитом, а при наличии алкогольного цирроза печени — с варикозным расширением вен пищевода. Поражение слизистой оболочки желудка после употребления спиртных напитков впервые отметил в 1833 году Бомон, однако механизм действия этанола на функции и структуру желудка более подробно стал изучаться только в последние 30 лет. При этом, учитывая частое этанолобусловленное воспаление слизистой желудка, ВОЗ предложила включить как отдельную нозологическую единицу «алкогольный гастрит» (К29.2) еще в МКБ 9-го пересмотра (1980 г.).
Неблагоприятное воздействие алкоголя на слизистую оболочку желудка подтверждено многочисленными исследованиями, которые показали, что злоупотребление спиртными напитками вызывает резкую гиперемию и значительный отек слизистой желудка, замедление его опорожнения, приводит к угнетению слизеобразования, способствует слущиванию поверхностных эпителиальных клеток, повышает проницаемость с последующей потерей белка, вызывает спазм сосудов микроциркуляторного русла желудка, тормозит процессы регенерации клеток поверхностного эпителия, способствуя возникновению язвенного дефекта слизистой желудка.
Однако из всех внутренних органов наиболее чувствительными к действию спиртных напитков являются печень и поджелудочная железа.
Алкоголь является важным фактором риска развития острого и хронического панкреатита. В развитии острого варианта панкреатита алкоголь является второй по значимости причиной возникновения. Риск острого панкреатита возрастает на 52% на каждые 5 порций крепкого алкоголя, выпитого за один раз (стандартная порция (единица) алкоголя равна 10 г чистого спирта (25 граммам 40% напитка (водки), 100 граммам 9–11% сухого вина или 200 граммам 3–5% пива).
В развитии хронического панкреатита злоупотребление алкоголем является причиной в 40-70% случаев. Доказан не только повышенный риск развития хронического панкреатита из-за алкоголя, но дозозависимость.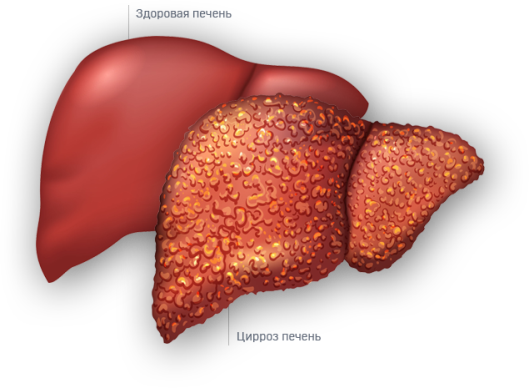 При употреблении 25г этанола в сутки риск хронического панкреатита возрастает примерно в 1,5 раза, а вот при регулярном употреблении 100г этанола в день риск выше уже в 6,29 раза.
При употреблении 25г этанола в сутки риск хронического панкреатита возрастает примерно в 1,5 раза, а вот при регулярном употреблении 100г этанола в день риск выше уже в 6,29 раза.
Алкогольная болезнь печени как отдельная нозологическая единица включает в себя стеатоз, алкогольный стеатогепатит и цирроз печени. Установлено, что алкоголь в небезопасных дозах ( более 2 порций в сутки для женщин и и более 3 порций для мужчин) приводит к развитию стеатоза в 27% случаев, алкогольного стеатогепатита в 24% и к циррозу печени 26%. Употребление более 5 порций алкоголя ежедневно увеличивает риск цирроза печени у мужчин в 3,8 раз, у женщин – в 12,44 раза, как видно алкоголь для женщин опаснее в плане развития алкогольной болезни печени.
Клинические признаки алкогольной болезни печени варьируют от полного отсутствия каких-либо симптомов (в большинстве случаев при алкогольном стеатозе) до классической картины тяжелых форм поражения печени с симптомами печёночной недостаточности и портальной гипертензии (при алкогольном циррозе). В клинике преобладают астенический синдром, диспепсический, болевой, холестатический синдромы. При развитии фульминантного гепатита и циррозе печени характерно появление неврологического синдрома различных степеней выраженности.
При алкогольном циррозе печени регистрируется наличие всех характерных клинических и биохимических симптомов печёночной недостаточности и портальной гипертензии. Формирование цирроза у больных может происходить без стадии выраженного воспаления, и нередко диагноз устанавливается только при появлении симптомов декомпенсации. В клинической картине присоединяются отечно-асцитический и геморрагический синдромы. Диспепсический синдром, появившийся на ранних стадиях, сохраняется и усиливается. При объективном исследовании обращают внимание выраженная гепатомегалия, умеренное увеличение селезенки, яркие телеангиэктазии, гинекомастия. Печень бугристая, характерно наличие асцита. В последующем присоединяется энцефалопатия.
Не менее значительно влияние алкологоля на слизистую оболочку тонкого и толстого кишечника. Известно, что лица с алкоголизмом имеют более высокие риски развития язвенного колита и болезни Крона. Кроме того высокие дозы алкоголя повышают риск обострения язвенного колита почти в 3 раза. До 75% больных с болезнью Крона и язвенным колитом отмечают усиление симптомов своей болезни после употребления алкоголя.
Ну и наконец, подводя итог, необходимо отметить, что алкоголь является важнейшим фактором риска развития онкологических заболеваний. Международное агентство по изучению рака признало алкоголь канцерогеном первой категории. С его употреблением связано около 5% всех случаев опухолей. Прежде всего речь идет о раке пищевода, желудка, печени. Вероятна роль алкоголя в развитии колоректального рака и рака поджелудочной железы.
Безопасных доз алкоголя не существует!!!Врач гастроэнтеролог Глухова Н.А.

